Behandling er med til at slå kritisk syge ihjel: Ny test skal redde op til 2.500 liv årligt
Skrevet af Redaktionen den . Skrevet i Behandlinger.
Forskere drømmer stort: Stamceller i drop skal få svigtende hjerter til at pumpe bedre
Skrevet af Maiken Skeem den . Skrevet i Behandlinger.
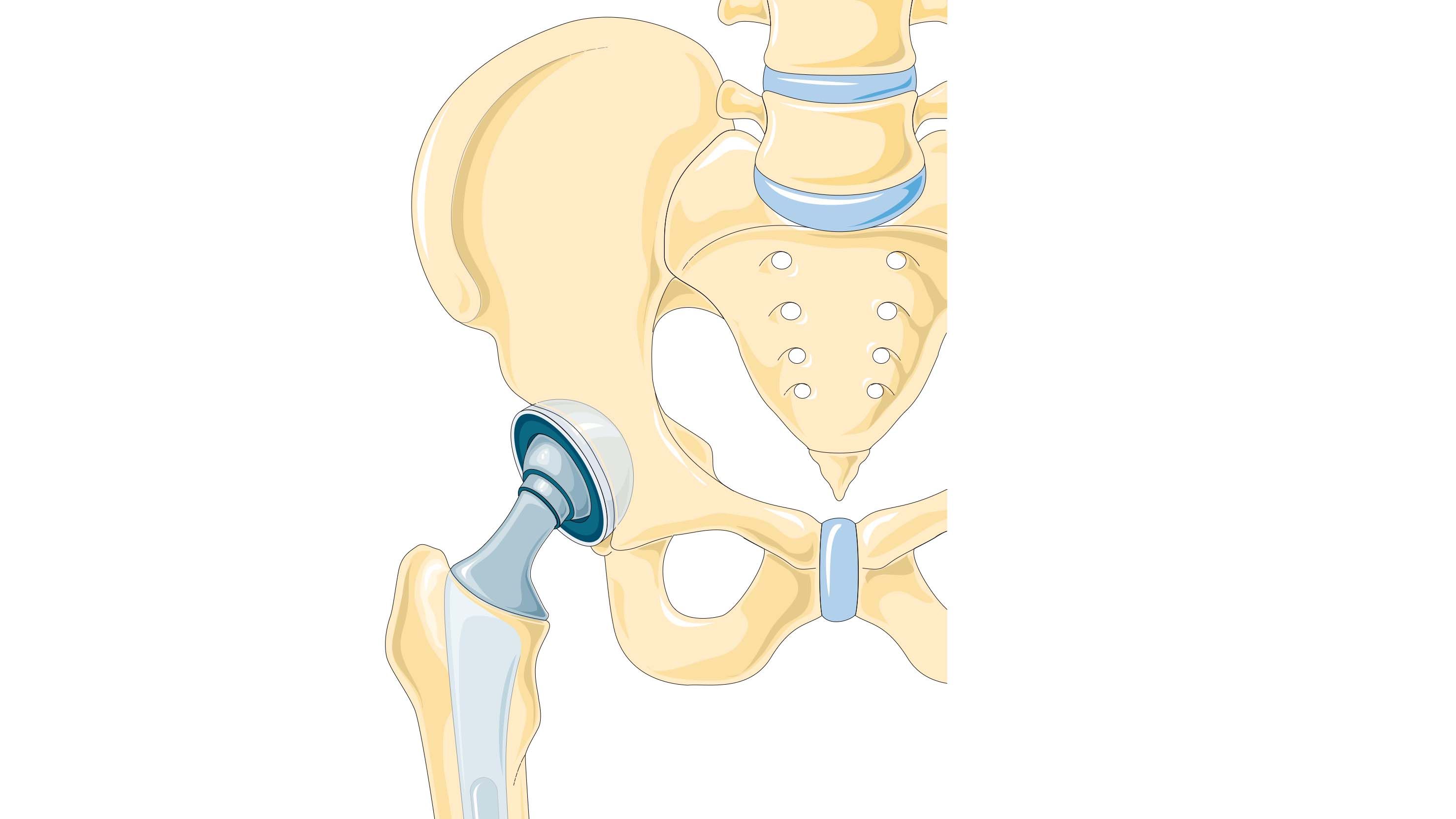
Undersøgelse: Operation er bedste løsning for patienter med svær slidgigt i hoften
Skrevet af Redaktionen den . Skrevet i Behandlinger.
Ny behandling til svær depression anbefales: Magnetisk stimulation som supplement
Skrevet af Redaktionen den . Skrevet i Behandlinger.
Høj dødelighed ved sjælden hudsygdom under og efter hospitalsophold
Skrevet af Signe Juul Kraft den . Skrevet i Behandlinger.
Ny behandling kan blive standard mod fremskreden endetarmskræft
Skrevet af Mads Moltsen den . Skrevet i Behandlinger.
COVID 19-vacciner koblet med markant bedre respons på immunterapi
Skrevet af Bo Karl Christensen den . Skrevet i Behandlinger.
Markant løft i behandlingskvaliteten for patienter med depression
Skrevet af Redaktionen den . Skrevet i Behandlinger.
Første patient har fået verdens første lungekræftvaccine
Skrevet af Signe Juul Kraft den . Skrevet i Behandlinger.
Ny undersøgelse: Rinvoq overgår dupilumab i behandling af atopisk eksem i ansigt og hals
Skrevet af Sofie Korsgaard den . Skrevet i Behandlinger.
Overlæge om afslag til to lægemidler mod knoglemarvskræft: Det er frustrerende
Skrevet af Anne Mette Steen-Andersen den . Skrevet i Behandlinger.
Stofferne er sikre og effektive – og patienterne mangler dem, så det er frustrerende, at jeg ikke kan give dem, lyder det fra overlæge Thomas Lund efter, at Medicinrådet på seneste møde afslog at anbefale to lægemidler til voksne med knoglemarvskræft (myelomatose), der er vendt tilbage eller ikke har reageret på tidligere behandlinger.
Det drejer sig om lægemidlerne Elrexfio (elranatamab) og Talvey (talquetamab), der begge er såkaldte bispecifikke antistoffer. I modsætning til traditionelle antistoffer, der kun binder sig til ét mål (antigen), kan bispecifikke antistoffer binde sig til to forskellige mål samtidigt. For eksempel kan et bispecifikt antistof designes til at binde sig til både en kræftcelle og en T-celle (en type immuncelle). Denne dobbeltbinding kan aktivere T-cellen og guide den til at angribe kræftcellen, hvilket skaber en mere målrettet immunreaktion mod tumoren.
Medicinrådet har valgt at afvise begge nye lægemidler, fordi rådet mener, at de virker og har bivirkninger, der ligner det nuværende standardlægemiddel Tecvayli. Tecvayli bruges til patienter med myelomatose, som er vendt tilbage eller ikke har reageret på tidligere behandlinger. Patienterne skal have modtaget mindst tre forskellige typer behandling, herunder et immunmodulerende lægemiddel, en såkaldt proteasomhæmmer og et anti-CD38-antistof, og sygdommen skal være blevet værre under den seneste behandling. Medicinrådet påpeger, at de nye lægemidler, elranatamab og talquetamab, er dyrere end Tecvayli, hvilket i sidste ende er det afgørende i deres beslutning.
"Jeg kender ikke priserne, og det er muligt, at det set ud fra et samfundsøkonomisk perspektiv er for dyrt at tage lægemidlerne i brug. Men set fra et lægefaglige synspunkt er det frustrerende, at Medicinrådet vælger at give afslag. Talquetamab og elranatamab er godkendt af både FDA og EMA, fordi de er effektive og sikre lægemidler. Det er lægemidler, som vores myelomatosepatienter mangler – og som jeg ikke kan give dem,” siger Thomas Lund, overlæge på Hæmatologisk Afdeling ved Odense Universitetshospital.
Siden 2021 har de regulatoriske myndigheder i USA og Europa godkendt både teclistamab, talquetamab og elranatamab, og yderligere fem bispecifikke antistoffer er i klinisk afprøvning til patienter med myelomatose; linvolseltamab, alnuctamab, ABBV-383, forimtamig og cenvostamab. De tre førstnævnte rapporterede data på den hæmatologiske kongressen ASH 2023, og viste responsrater, der var sammenlignelige med dem, der er demonstreret for teclistamab, talquetamab og elranatamab.
I anbefalingerne opfordrer Medicinrådet lægemiddelfirmaerne bag talquetamab og elranatamab til at sænke prisen på lægemidlerne.
En begrænset værktøjskasse
Da Medicinrådet i februar i år valgte at anbefale teclistamab, blev anbefalingen mødt med stor begejstring. Det var første gang, at myelomatosepatienter fik adgang til standardbehandling med et bispecifikt antistof, og anbefalingen repræsenterede således et stort fremskridt og et gennembrud i behandlingen.
”Jeg er lettet og lykkelig helt ind i hjertet. Det betyder jo, at patienterne får adgang til noget medicin, som er virkelig godt. For en stor del af patienterne har teclistamab vist sig at kunne give et rigtig flot og langt respons, det har få bivirkninger, og det er nemt at administrere. Det er bare rigtig, rigtig positivt,” sagde Sarah Farmer, læge og daglig leder af Hæmatologisk Forskningsenhed på Sygehus Lillebælt, Vejle dengang til Hæmatologisk Tidsskrift.
Patienter med myelomatose, som er vendt tilbage eller ikke har reageret på tidligere behandlinger, har allerede adgang til teclistamab i fjerde linje. Hvorfor havde det været fordelagtigt for patienterne at få adgang til yderligere to bispecifikke antistoffer med samme indikation?
”Et bispecifikt antistof er jo ikke det samme som et andet bispecifikt antistof. Det er forskellige lægemidler, og nogle patienter vil have gavn af det ene, mens andre vil have mere gavn af det andet. Medicinrådets afslag betyder, at vi som myelomatose-læger ikke får adgang til den brede værktøjskasse, og derfor ikke kan vælge det værktøj, der passer bedst til den enkelte patient,” siger Thomas Lund.
Selvom myelomatose ikke kan helbredes, kan moderne behandlinger kontrollere sygdommen og forlænge patientens levetid markant. Behandlingen har til formål at reducere mængden af kræftceller og lindre symptomerne, hvilket kan resultere i lange perioder, hvor sygdommen er i ro. Myelomatose betragtes dog som en kronisk sygdom, og det kræver regelmæssig opfølgning og justering af behandlingen, efterhånden som sygdommen udvikler sig eller vender tilbage.
”Ligegyldig hvilken behandling patienter med myelomatose får, så vil de på et tidspunkt få tilbagefald. Og når det sker, forsøger vi at behandle kræften med et nyt stof, som den endnu ikke er modstandsdygtig over for. Det indskrænker mulighederne for at angribe kræften på nye måder, at vi det nu er blevet slået fast, at vi ikke må bruge talquetamab og elranatamab. Jeg ville ikke nødvendigvis give talquetamab eller elranatamab før teclistamab, men derfor kunne jeg sagtens forestille mig patienter, som kunne have gavn af et af disse to stoffer,” siger Thomas Lund.
Ingen garanti for at komme med i forsøg
I Danmark har vi generelt gode muligheder for at deltage i eksperimentelle forsøg med nye behandlinger som bispecifikke antistoffer, også for patienter med myelomatose. Men der er ingen garanti for, at disse tilbud vil fortsætte i fremtiden, forklarer Thomas Lund.
”Protokoller løber naturligt ud, når de bispecifikke antistoffer gradvist bliver godkendt i flere og flere lande. Så bliver firmaerne mindre tilbøjelige til at lave forsøg. For hvorfor skulle de det? Så det vindue lukker lige så stille mere og mere ned.”
Helt lukket er det dog endnu ikke. På Odense Universitetshospital starter man således snart et eksperimentelt studie op, som skal undersøge muligheden for hjemmebehandling med elranatamab.
”Elranatamab er lettere at administrere end teclistamab, fordi det gives i fast dosering uanset patienternes vægt. Så derfor vil vi undersøgt, om det er muligt at administrere det som hjemmebehandling. Det kan godt være, at der ikke er den store forskel i effekt ved de to stoffer, men der kan være andre karakteristika, der gør, at det er en stor fordel at have en bredere pallet af lægemidler tilgængelige,” siger Thomas Lund.
”Denne type vurderinger inkluderer Medicinrådet ikke i anbefalingerne. De kigger alene på effekt versus pris i forhold til hele landets gennemsnitlige population af myelomatosepatienter.”
Generelt for stor usikkerhed
Af anbefalingerne fremgår det, at talquetamab og elranatamab kan forlænge overlevelsen og udskyde tiden til forværring for patienterne. Det er dog meget usikkert, hvor meget overlevelsen og tiden til progression forlænges, da antistofferne endnu kun er afprøvet i ukontrollerede studier. Risikoen for alvorlige bivirkninger ved antistofferne pointeres ligeledes, herunder øget infektionsrisiko. ”Samlet set vurderer Medicinrådet derfor, at omkostningerne ikke er rimelige i forhold til effekten, særligt når usikkerheden om effekten tages i betragtning,” lyder det i anbefalingen.
Tre store prostata-nyheder fra kræftkongres: Øjenåbnende resultater og nye muligheder
Skrevet af Bo Karl Christensen den . Skrevet i Behandlinger.
Forskning: Lokal behandling er bedre end piller mod kronisk håndeksem
Skrevet af Sofie Korsgaard den . Skrevet i Behandlinger.
Ozempic spås stor rolle i behandlingen af bylde-sygdom
Skrevet af Sofie Korsgaard den . Skrevet i Behandlinger.
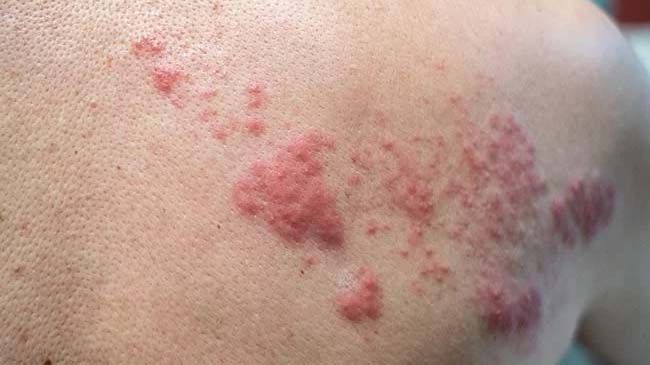
Nyt studie: Lægemiddel kan hjælpe patienter med svækket immunforsvar og helvedesild
Skrevet af Signe Juul Kraft den . Skrevet i Behandlinger.
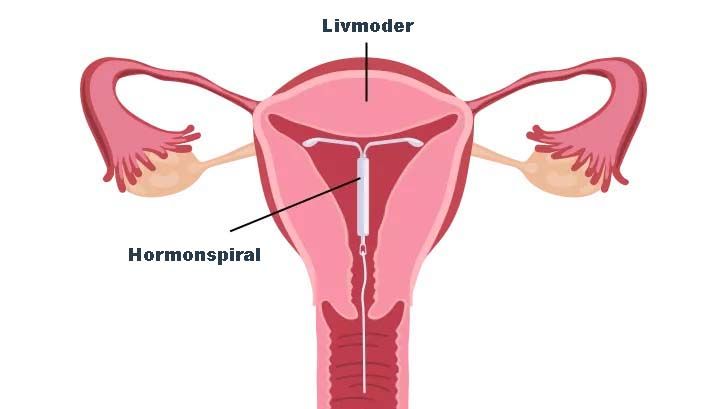
Hormonspiral giver øget risiko for brystkræft
Skrevet af Redaktionen den . Skrevet i Behandlinger.
Fase II-data viser, at ny kombinationsbehandling virker godt mod æggestokkræft
Skrevet af Signe Juul Kraft den . Skrevet i Behandlinger.
Første studie af sin slags: Danske øjenlæger tester Ozempic til patienter med grøn stær
Skrevet af Henrik Reinberg Simonsen den . Skrevet i Behandlinger.
Danske studier kan ændre retningslinjerne for fæcestransplantation
Skrevet af Mads Moltsen den . Skrevet i Behandlinger.
Forskning fra Aarhus Universitetshospital viser, at afføringstransplantation har god effekt for patienter, der har haft deres første eller anden infektion med Clostridioides difficile, som er en alvorlig tarminfektion. Fire ud af fem patienter bliver raske efter behandlingen, og kun 10 procent er døde inden for 90 dage. Det er en væsentlig bedre behandling end de nuværende metoder.
Infektion med Clostridioides difficile rammer ofte mennesker, der har været i behandling med antibiotika, da det kan forstyrre balancen af bakterier i tarmen. Denne forstyrrelse giver Clostridioides difficile mulighed for at formere sig og forårsage infektion. Infektionen ses hyppigst hos ældre, især dem over 65 år, samt hos patienter med nedsat immunforsvar, længere hospitalsophold eller efter kirurgiske indgreb. Infektionen kan være meget alvorlig, med symptomer, der spænder fra diarré til livstruende tarmbetændelse. Især hos svækkede patienter kan det føre til alvorlige komplikationer og i værste fald dødsfald.
Forskerne har lavet et dansk studie, der afspejler virkeligheden (real-world), og de har undersøgt, hvor godt afføringstransplantation (FMT) virker mod Clostridioides difficile-infektion (CDI). Samtidig har de også tidligere udført et grundigt studie med placebo, som bekræfter deres resultater. De mener derfor, at det er på tide at overveje at ændre de nuværende behandlingsanbefalinger for denne type infektion.
”Når vi ser på den samlede evidens, er der efterhånden gode argumenter for at give FMT ved anden infektion – hvis patienten først har fået ét recidiv (tilbagefald, red.), er der ingen grund til at vente på et recidiv mere, før vi tilbyder FMT. For patienter med første CDI vil det også give mening at tilbyde FMT til de meget syge patienter, som ikke responderer på antibiotika," siger studiets førsteforfatter, læge og ph.d.-studerende Sara Ellegaard Paaske fra Aarhus Universitetshospital.
Retningslinjer revideres
I Dansk Selskab for Gastroenterologi og Hepatologis (DSGH) retningslinjer anbefales afføringstransplantation først som førstevalg ved tredje infektion eller derover. Ved første og anden infektion er vancomycin førstevalg. Det fremgår dog også af retningslinjerne, at afføringstransplantation kan overvejes ved første eller anden infektion, hvis den er svær eller indlæggelseskrævende.
DSGH er i gang med at opdatere retningslinjerne for Clostridioides difficile og afføringstransplantation, som forventes at udkomme i 2025. Christian Lodberg Hvas, klinisk professor og overlæge på Aarhus Universitetshospital, er tovholder på retningslinjerne og desuden seniorforfatter til de aarhusianske afføringstransplantation-studier.
”Det bliver et relevant spørgsmål, om man på baggrund af et lille randomiseret forsøg og et stort kohortestudie fra samme gruppe finder grundlag for at ændre den generelle behandlingsanbefaling. Det vil man normalt være forsigtig med, fordi fundet ikke er bekræftet i flere uafhængige patientgrupper. På den anden side taler det markante fald i dødelighed for at gøre det, og vi har selv indført det for længst – det afspejler kohortestudiet også. Jeg tror, det kommer op som et spørgsmål i de videnskabelige selskaber, både nationalt og europæisk,” skriver han i en mail.
”Man skal ikke give op”
Det danske studie omfattede 467 patienter med Clostridioides difficile-infektion, hvoraf 40 procent havde deres første infektion. Patienternes gennemsnitsalder var 73 år, og mange af dem var alvorligt syge: 36 procent havde en infektion, som ikke kunne behandles med antibiotika, 56 procent havde en svær form for infektionen, og 19 procent havde en livstruende version.
Efter den første afføringstransplantation blev 76 procent af patienterne helbredt inden for en uge. Efter otte uger var andelen dog faldet til 55 procent. Blandt dem, der ikke havde effekt efter første behandling, blev 79 procent helbredt, når de fik gentagne behandlinger.
”Det er et vigtigt budskab, at selv hvis FMT ikke virker første gang, så er der stadig rigtig gode chancer for, at den næste behandling vil virke. Man skal ikke give op, hvis FMT ikke virker første gang,” siger Sara Ellegaard Paaske.
Dødeligheden blandt patienter med Clostridioides difficile-infektion efter 90 dage var 10 procent. For patienter over 60 år var tallet højere, nemlig 14 procent. Til sammenligning viste et tidligere dansk studie, der undersøgte patienter over 60 år med deres første infektion i 2018, en dødelighed på 28 procent efter 90 dage.
Afbrudt af etiske årsager
I et videnskabeligt forsøg blev patienter med deres første eller anden Clostridioides difficile-infektion tilfældigt opdelt i to grupper. Den ene gruppe modtog afføringstransplantation efter behandling med antibiotika (vancomycin), mens den anden gruppe fik en placebo. Forskerne nåede at inkludere 42 patienter, men allerede ved den første analyse af resultaterne måtte studiet afbrydes. Årsagen var, at helbredelsesraten i placebogruppen var så meget lavere, at det var uetisk at fortsætte med kun at tilbyde afføringstransplantation til halvdelen af patienterne.
Resultaterne viste, at 19 ud af 21 patienter, der modtog afføringstransplantation, blev helbredt, mens kun 7 ud af 21 patienter i placebogruppen blev raske.
Ubesvarede spørgsmål
Real world-studiet og det randomiserede studie efterlader ingen tvivl om, at afføringstransplantation er en effektiv behandling ved første og anden infektion, men der er stadig ubesvarede spørgsmål. For eksempel: Hvorfor er der patienter, som først får effekt af afføringstransplantation efter anden, tredje, fjerde eller sågar femte behandling?
”Der er uden tvivl et spørgsmål om dosering, som vi stadig ikke kender svaret på. Den nuværende praksis er, at vi giver 50 gram donorafføring på én gang, men måske er det bedre, at en behandling består af to administrationer med tre dages mellemrum. Vi tror på, at en finjustering af doseringen kan forbedre effekten og mindske risikoen for recidiver,” siger Sara Ellegaard Paaske.
”Et andet ubesvaret spørgsmål angår donorerne. Hvis vi oplever, at FMT’en ikke virker, prøver vi med en ny donor, og der er stadig meget, vi ikke ved om for eksempel donor-patient match. Vi ved, at der er donorer, hvis fæces er mindre effektivt til at kurere CDI, selvom donorerne alle består et omfattende screeningsprogram,” siger hun.
Dansk studie: Der går ofte mere end et år, før danskere med diabetes begynder behandling
Skrevet af Bo Karl Christensen den . Skrevet i Behandlinger.